Faites-vous partie des patients qui se plaignent des effets secondaires de la ventilation en PPC (CPAP en anglais) ? Vous n’êtes pas seul ! Sécheresse buccale et autres points de pression représentent une gêne physique et une charge psychique parfois tellement importantes que l’acceptation du traitement par le patient s’amenuise progressivement. Le masque est utilisé de moins en moins régulièrement, l’effet thérapeutique escompté n’est pas obtenu et finalement, c’est la santé du patient qui en pâtit. Cependant, ce n’est plus une fatalité car il existe désormais de nombreuses autres options thérapeutiques. Dans cet article, nous vous expliquons comment votre apnée du sommeil peut être traitée sans masque CPAP/PPC.
D’après plusieurs études , quelque 65 % des utilisateurs de masque CPAP/PPC se plaignent de sécheresse buccale, l’effet secondaire le plus couramment constaté. En outre, environ 50 % des patients déclarent souffrir de points de pression, douleurs et autres irritations causés par le port du masque. À côté du traitement classique de l’apnée du sommeil par ventilation en PPC, il existe d’autres options thérapeutiques, invasives ou non, pour traiter votre apnée du sommeil sans masque. Les options qui peuvent être envisagées dans votre cas dépendent de la gravité de votre apnée du sommeil et doivent être déterminées en concertation avec votre médecin.
Options thérapeutiques non invasives
Modification des habitudes de vie
La modification des habitudes de vie constitue la pierre angulaire d’un traitement efficace de l’apnée du sommeil. Un syndrome d’apnée obstructive du sommeil (SAOS) léger peut être traité de cette manière, sans recourir à la ventilation en PPC et au masque. Dans les autres cas, un changement de mode de vie contribuera fort probablement à une amélioration significative des symptômes.
Perte de poids

La surcharge pondérale compte parmi les causes principales du ronflement. Selon une étude américaine , le risque de SAOS augmente corrélativement au surpoids. Ainsi, environ 40 % des personnes présentant une obésité modérée et jusqu’à 90 % des personnes présentant une obésité sévère sont concernées par l’apnée du sommeil. En effet, l’accroissement de la masse adipeuse ne concerne pas que le ventre et peut entraver la respiration. Outre les endroits habituels, la graisse peut s’accumuler également dans la gorge et le pharynx et rétrécir ainsi les voies respiratoires : l’apnée du sommeil apparaît. C’est pourquoi il convient de suivre un programme diététique et d’exercices physiques adapté. Une fois son poids corporel réduit, il est essentiel de maintenir son nouveau poids pour éviter que les symptômes ne réapparaissent.
Alcool et tabac

Il convient de renoncer à toute consommation d’alcool pendant au moins les quatre heures qui précèdent le coucher. L’alcool a un effet relaxant sur la musculature du pharynx et peut donc provoquer une aggravation du ronflement et de l’apnée. Le tabagisme semble également être un facteur susceptible de favoriser le SAOS. Cependant, en l’absence de données médicales probantes, un lien formel n’a pas encore pu être établi à ce jour.
Renoncer à certains médicaments

Les médicaments destinés au traitement de l’anxiété et des troubles du sommeil contiennent fréquemment des substances actives qui ont un effet relaxant sur la musculature et peuvent donc causer des apnées. Il s’agit notamment des benzodiazépines, des barbituriques et des antihistaminiques. Des études ont démontré une baisse du taux d’oxygène dans le sang pouvant, à long terme, endommager les organes et le métabolisme et entraîner de graves maladies secondaires. À ce jour, aucune étude à grande échelle et à long terme examinant les effets des tranquillisants sur les personnes souffrant d’apnée du sommeil n’a été cependant publiée.
L’hygiène du sommeil

Quelques consignes existent pour favoriser un sommeil sain et réparateur. Celles-ci se rapportent à l’alimentation, l’activité physique, l’environnement, etc. Apprenez à adopter une hygiène de sommeil saine en consultant nos conseils pour faciliter l’endormissement.
Thérapie positionnelle

La position de sommeil joue un rôle déterminant dans l’apparition du ronflement. Dormir sur le dos contribue à ce que, sous l’effet de la gravité, la partie arrière de la langue (appelée base de la langue) s’affaisse dans le pharynx et rétrécisse les voies respiratoires. Il en résulte un ronflement de la base de la langue et, potentiellement, des apnées.
La thérapie positionnelle représente une option thérapeutique du SAOS lorsque celui-ci est causé par l’affaissement de la base de la langue dans le pharynx. Cette approche thérapeutique s’appuie entre autres sur des oreillers anti-ronflement, des gilets anti-ronflement ou des ceintures anti-ronflement. Ces dispositifs comprennent un élément dorsal volumineux (en mousse rigide ou un coussin gonflable) qui empêche de s’allonger sur le dos. Ils promeuvent ainsi la position latérale ou sur le ventre pendant le sommeil.
Lorsque la thérapie positionnelle est suivie assidûment pendant plusieurs mois, le cerveau du patient s’habitue à la position latérale. Il arrive ainsi que le patient dorme pour ainsi dire automatiquement dans cette position et n’ait plus besoin de porter de dispositif. La qualité du sommeil peut cependant en pâtir. Par ailleurs, chez de nombreux patients, les apnées se produisent également dans d’autres positions.
Orthèses d’avancée mandibulaire

L’orthèse d’avancée mandibulaire (OAM), appelée également orthèse anti-ronflement, peut être un traitement de choix dans les cas légers à modérés d’apnée du sommeil. Elle peut donc représenter une solution de substitution à la ventilation en PPC et au masque. Son mécanisme d’action contre le ronflement de la base de la langue consiste à maintenir la mâchoire inférieure, et donc la base de la langue qui y est attachée, en position avancée de quelques millimètres. De cette manière, on évite que la base de la langue ne s’affaisse dans le pharynx et n’obstrue les voies respiratoires. Il existe des modèles d’orthèses d’avancée mandibulaire confectionnés sur mesure et d’autres prêts à l’emploi. Les modèles confectionnés sur mesure par un dentiste ou un technicien dentaire sont nettement plus onéreux que les modèles prêts à l’emploi.
Environ deux tiers des utilisateurs d’OAM rapportent dans les premiers temps une salivation excessive, des douleurs dans l’articulation de la mâchoire ou une sécheresse buccale. Pour la grande majorité d’entre eux, ces effets secondaires disparaissent toutefois après une période d’adaptation d’environ un mois. D’une manière générale, il faut veiller à ce que les dents et les gencives soient en bonne santé, faute de quoi des problèmes d’occlusion dentaire peuvent apparaître. Un contrôle régulier par un dentiste est recommandé. Vous trouverez des informations détaillées sur les orthèses anti-ronflement sur cette page.
Médicaments
À ce jour, il n’existe aucun médicament destiné au traitement de l’apnée du sommeil dont l’efficacité ait été prouvée sur la base des principes de la médecine factuelle.
Options thérapeutiques invasives
Lorsque les options thérapeutiques non invasives ne permettent pas d’obtenir le résultat escompté, il reste à envisager une intervention invasive, c.-à-d. une intervention chirurgicale dont l’objectif est d’éliminer la cause de l’apnée. Selon la gravité de l’apnée du sommeil et la morphologie des voies aériennes supérieures du patient, l’opération est réalisée au niveau du nez, du palais mou, de la langue ou de la base de la langue.
Par conséquent, différentes méthodes sont possibles. Par exemple, une opération de correction des mâchoires ou de chirurgie nasale (pour faciliter la respiration par le nez) peuvent être pratiquées. Ou encore une opération de raffermissement du voile du palais (uvulo-palato-pharyngoplastie) ou une ablation partielle de la luette (uvulectomie partielle). Dans le domaine de la chirurgie linguale, la réduction du volume de la base de la langue a longtemps été pratiquée. Cette méthode n’est plus d’usage courant aujourd’hui. On lui préfère désormais d’autres options thérapeutiques apparues les dernières années comme les implants linguaux ou le stimulateur lingual (neurostimulation du nerf hypoglosse) dont le but est de stimuler les muscles de la langue. Toutes deux empêchent la base de la langue de s’affaisser dans le pharynx. Nous vous présentons deux de ces approches thérapeutiques brièvement dans les lignes qui suivent.
Le stimulateur lingual Inspire
Cette nouvelle technique de traitement de l’apnée du sommeil sans masque est destinée aux patients souffrant d’un SAOS modéré à sévère, qui ne supportent pas la ventilation PPC et le masque ou chez qui ce traitement conservateur ne permet pas d’obtenir des résultats satisfaisants. Dans le cadre d’une étude , une réduction de 68 % des phases d’apnée a été constatée – de même qu’une atténuation de la somnolence diurne et du ronflement. Une des conditions du succès de ce traitement semble cependant être l’absence d’un surpoids important (IMC inférieur à 35 kg/m2).
Mécanisme d’action
Le système Inspire se compose de trois parties implantées sous la peau. Un capteur situé sur la cage thoracique mesure la fréquence respiratoire du patient et transmet cette information à un petit générateur situé sous la clavicule (comme un stimulateur cardiaque). Ce dernier est relié par un câble fin à une électrode située dans les muscles du plancher buccal, sous le menton.
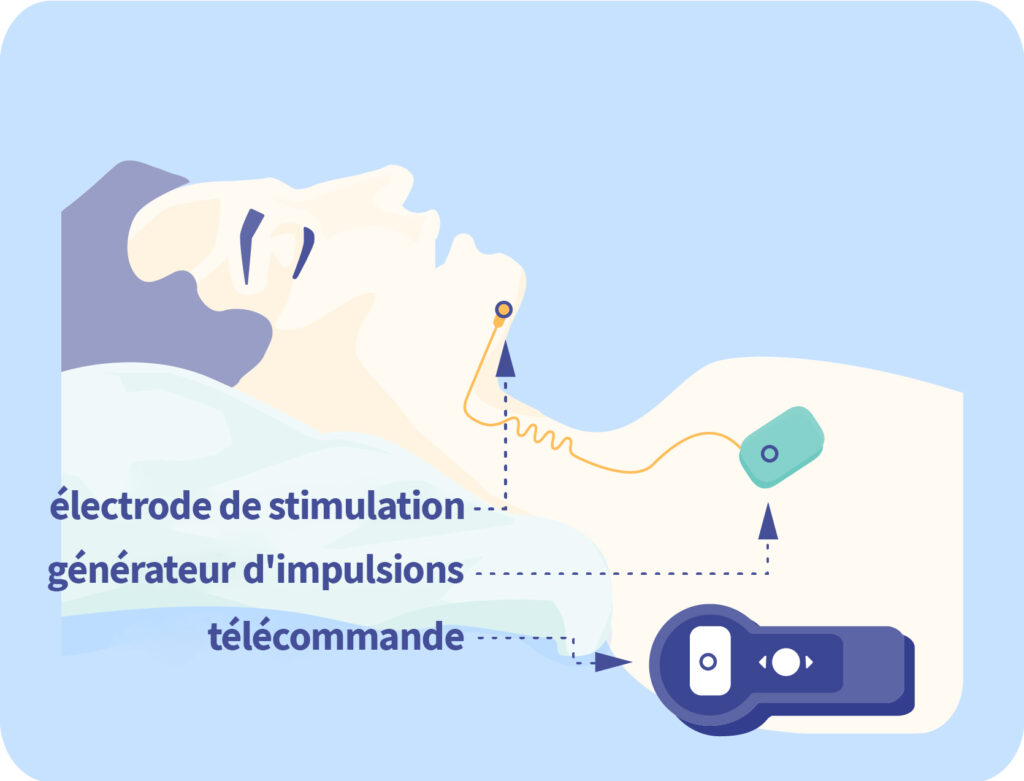
Lorsque le capteur enregistre une anomalie de la fréquence respiratoire, le stimulateur envoie une légère impulsion électrique à l’électrode. Celle-ci stimule les muscles du plancher buccal et empêche ainsi la langue de s’affaisser dans le pharynx : les voies respiratoires sont maintenues ouvertes pendant le sommeil. Le système est activé à l’aide d’une petite télécommande avant le coucher, puis désactivé au réveil.
Implants linguaux ReVENT®
Le système ReVENT® est envisagé comme traitement de l’apnée du sommeil sans masque pour les patients atteints de SAOS chez qui la cause de l’obstruction des voies respiratoires est à rechercher dans l’affaissement de la base de la langue dans le pharynx. Il est implanté par le biais d’une intervention chirurgicale mini-invasive dans le plancher buccal et la langue.
Mécanisme d’action
Le système ReVENT® se compose de un à quatre implants, des bâtonnets en silicone élastique munis d’une boucle à chacune de leurs extrémités. Cette dernière contribue à la cicatrisation et à la fixation, une fois l’implantation terminée. Les implants sont recouverts d’un matériau qui se résorbe quelques semaines après l’implantation, de telle sorte que les bâtonnets se contractent et empêchent ainsi la base de la langue de glisser vers l’arrière. Les implants étant confectionnés dans un matériau élastique, les mouvements habituels de la langue ne sont pas affectés.


Outre les risques potentiels pour la santé associés à l’opération, son succès ne peut être garanti. Par ailleurs, plus l’indice de masse corporelle et l’indice d’apnées-hypopnées sont élevés, plus les chances de succès sont faibles.
Test exclusif des masques CPAP/PPC : comparatif des différents types de masques les plus appréciés
Retrouvez dans ce comparatif les critères d’achat les plus importants du point de vue de l’utilisateur (confort, liberté de mouvement et bien d’autres encore), présentés de manière claire et détaillée, exclusivement pour vous.
Comment trouver le bon masque CPAP/PPC ?
Découvrez comment trouver le masque qui vous convient et ce à quoi vous devriez être particulièrement attentif.
Diagnostic : apnée du sommeil
Un masque CPAP/PPC s’impose ! Quels sont les éléments à prendre en compte lors de l’achat d’un masque ?

Médecin, Berlin
Jan Wrede travaille comme médecin à Berlin. Il a étudié la médecine humaine à la FAU Erlangen-Nuremberg et à l'Université Semmelweis de Budapest. Il a écrit de nombreux articles scientifiques durant ses études, notamment sur le ronflement.